Leczenie
-
Leki generyczne i bionastępcze. Co musisz o nich wiedzieć?
2023-04-03

-
Mnogie zachorowania na nowotwory złośliwe u jednego pacjenta
2023-03-30

-
Wyniki badań klinicznych u pacjentów onkologicznych - rak piersi, rak płuca
2022-11-29

-
Wyniki badań klinicznych u pacjentów onkologicznych - rak szyjki macicy, rak głowy i szyi, rak dróg żółciowych, rak płuca
2022-10-27

-
Wyniki badań klinicznych u pacjentów onkologicznych - rak płuca, rak piersi oraz u chorych z powodu raka z komórek Merkla
2022-09-23

-
Wyniki badań klinicznych u pacjentów onkologicznych - rak piersi
2022-08-24

-
Nowe opcje terapeutyczne w onkologii: rejestracje leków FDA i EMA - sierpień 2022
2022-08-23

-
Wyniki badań klinicznych u pacjentów onkologicznych - rak płuca i rak piersi
2022-07-13

-
Nowe opcje terapeutyczne w onkologii: rejestracje leków FDA i EMA - czerwiec 2022
2022-07-12

-
Terapia radioizotopowa w służbie pacjentom onkologicznym
2022-07-08

-
Polskie Centrum Biobankowania
2021-03-23

-
Jakie choroby leczy przeszczepienie szpiku i komórek macierzystych?
2021-03-23

-
Badania kliniczne – warunek rozwoju onkologii
2020-10-27

-
Badania kliniczne – co pacjent powinien o nich wiedzieć?
2020-10-27

-
Badania kliniczne – odpowiedzi na najczęściej zadawane pytania
2020-10-27

-
Agencja Badań Medycznych dla onkologii
2020-10-27
-
Banki i biobanki komórek i tkanek
2020-10-27

-
Rola biobanków w rozwoju nauki i medycyny
2020-10-27

-
Fundacja DKMS dla rozwoju polskiej nauki
2020-10-27

-
Celowana Terapia Radioligandowa (radioligand therapy – RLT)
2020-08-11

-
POZ w opiece nad pacjentem onkologicznym
2020-08-11

-
Centrum Medyczno-Diagnostyczne
2020-08-11

-
Lekarz rodzinny pełni kluczową rolę w zachowaniu czujności onkologicznej
2020-08-11

-
Potrzebny jest Program Zwalczania Chorób Nowotworowych dla POZ
2020-08-11

-
Opieka lekarza rodzinnego nad dzieckiem z chorobą nowotworową
2020-08-11

-
Pacjent onkologiczny pod opieką lekarza rodzinnego
2020-08-11

-
Leczenie pacjentów z rakiem wątrobowokomórkowym – konieczne jest wprowadzenie II linii leczenia
2020-07-02

-
Farmakoterapia w warunkach domowych
2020-06-12
-
Jak działa pompka elastomerowa
2020-06-12

-
Opieka domowa pacjenta ze stomią
2020-06-12

-
Telekonsultacje – dobre rozwiązanie dla systemu opieki zdrowotnej
2020-06-12

-
Nowa metoda leczenia nowotworowego płynu w opłucnej - nadzieja dla chorych?
2020-06-10
-
Szpiczak plazmocytowy – pacjenci preferują doustną formę leczenia
2020-06-03
-
Chemioterapia w domu
2020-06-03
-
Terapia onkologiczna w domu pacjenta
2020-06-03

-
Rada Organizacji Pacjentów przy Rzeczniku Praw Pacjenta
2020-03-31

-
Rola koordynatora w nowoczesnym systemie opieki onkologicznej
2020-03-31

-
Pacjent w sieci onkologicznej może czuć się bezpiecznie
2020-03-31

-
Jak zwiększyć zgłaszalność na badania profilaktyczne
2020-02-14
-
Transgraniczny monitoring
2020-02-14
-
Pozytonowa tomografia emisyjna (PET)
2020-01-09

-
Scyntygrafia kości w technice obrazowania hybrydowego SPECT-CT
2019-11-15
-
Robotyka przyszłością medycyny
2019-11-15

-
Jak wzmocnić organizm przed zabiegiem
2019-11-15
-
Co to są działania niepożądane leków onkologicznych
2019-11-15

-
Opieka kardiologiczna nad pacjentem z chorobą nowotworową
2019-11-15

-
Działania niepożądane terapii onkologicznych
2019-11-15

-
Dlaczego w onkologii potrzebni są nowi specjaliści?
2019-11-15
-
Cząstka z nas zostaje i żyje w kimś innym
2019-11-13

-
Przygotowanie do radioterapii
2019-11-12

-
Nowoczesna radioterapia umożliwia powrót do pełni zdrowia
2019-11-12

-
Eksperci o staraniach na rzecz rozwoju polskiej protonoterapii
2019-11-12
-
Tomoterapia – precyzja i siła
2019-11-12
-
Co potrafi CyberKnife, czyli nóż cybernetyczny
2019-11-12
-
Gamma Knife – przełom w leczeniu guzów mózgu
2019-11-12
-
Radioterapia w polskiej onkologii – od historii do współczesności
2019-11-12

-
Możemy być spokojni
2019-11-08

-
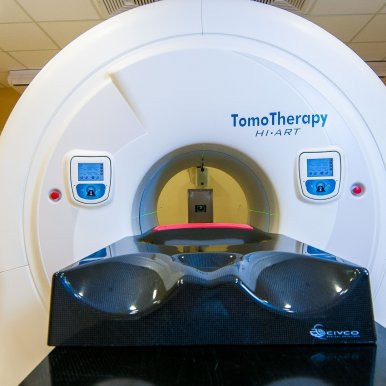
Tomoterapia. Unikalne możliwości nowoczesnego systemu napromieniania
2019-11-08
-
Co nowego w radiochirurgii w Polsce
2019-11-07

-
Chirurg jest ciągle w onkologii lekarzem pierwszego kontaktu
2019-11-07
-
Chirurg onkolog nie jest tylko „rzemieślnikiem”
2019-11-07

-
Specjalizacja przyszłości. Dlaczego stawiamy na chirurgię onkologiczną?
2019-11-07
-
Problem leczenia obrzęków limfatycznych w Polsce
2019-11-06
-
Kompleksowa opieka onkologiczna u dzieci. Od diagnozy, przez leczenie i rehabilitację, po monitoring
2019-11-06

-
Nowe możliwości diagnostyki i leczenia personalizowanego w onkologii
2019-11-05

-
Pacjenci potrzebują kompleksowej i koordynowanej opieki onkologicznej
2019-11-05

-
Rekomendacje Polskiego Towarzystwa Hipertermii dotyczące stosowania hipertermii w określonych jednostkach chorobowych
2019-11-05
-
Onkologia personalizowana – nowa nadzieja
2019-10-31

-
Zamiana leku biologicznego w trakcie procesu terapeutycznego
2019-10-30

-
Leki biologiczne bez tajemnic
2019-10-29

-
Dziedziczenie predyspozycji do rozwoju nowotworów
2019-10-29

-
Płynna biopsja
2019-10-29

-
Pacjenci uważają udział w badaniach klinicznych za społeczne przesłanie
2019-10-10

-
Chemioterapia. Poradnik dla pacjenta i jego rodziny
2019-10-08

-
Badania kliniczne
2019-10-08

-
Hipertermia metodą wspomagającą leczenie nowotworów
2019-10-07

-
Polscy pacjenci deklarują udział we współpłaceniu diagnostyki i leczenia z użyciem nowocześniejszych metod
2019-10-01

-
Rola patomorfologii w diagnostyce onkologicznej
2019-10-01

-
Medycyna personalizowana w onkologii – dobre praktyki z Wielkiej Brytanii
2019-10-01

-
Nadchodzi era terapii ukierunkowanych molekularnie i immunoterapii
2019-10-01

-
Jesteśmy świadkami dynamicznego rozwoju immunoterapii w onkologii
2019-10-01

-
Problemy onkologii dziecięcej
2019-09-09

-
Dlaczego określenie podtypu raka piersi ma ogromne znaczenie
2019-09-09

-
Ośrodki marzeń
2019-09-09

-
„Po pierwsze nie mamy armat” czyli diagnostyka molekularna w polskiej onkologii
2019-09-09

-
Ocalmy znikające miasta. Dostęp do nowoczesnych terapii w Polsce
2019-09-06

-
Adaptacyjne licencjonowanie leków. Nowy projekt Europejskiej Agencji Leków (EMA)
2019-09-06

-
O społecznych i ekonomicznych kosztach zastosowania nowoczesnych terapii nowotworów rzadkich
2019-09-06

-
Pielęgniarka onkologiczna jest najbliżej pacjenta
2019-09-05

-
Immunologia w onkologii
2019-09-02

-
Zespół wyniszczenia nowotworowego
2019-08-30

-
Skóra po radioterapii – wpływ radioterapii na stan skóry i zasady pielęgnacji skóry po radioterapii
2019-08-30

-
Skutki uboczne i powikłania po promienio- i chemioterapii w obrębie tkanek jamy ustnej i twarzy oraz ich prewencja
2019-08-27

-
Opioidy – fakty i mity
2019-08-27

